- > Neurodermitis
Neurodermitis (atopisches Ekzem): Symptome, Ursachen und Verlauf
In Deutschland sind fast 4 Millionen Menschen von Neurodermitis betroffen.1 Sie leiden unter Symptomen wie quälendem Juckreiz, zerkratzter, geröteter Haut, krustigen Ausschlägen oder nässenden Ekzemen. Worin die Ursachen für Neurodermitis liegen und wie die Hauterkrankung verläuft, liest du hier.
Springe direkt zum gewünschten Abschnitt:
- > Neurodermitis >

Was ist Neurodermitis?
Die Erkrankung, die für ihre typischen Symptome wie starken Juckreiz und Hautausschläge bekannt ist, trägt viele Namen. Doch was bedeuten eigentlich Begriffe wie atopisches Ekzem oder atopische Dermatitis? Und was genau macht die Krankheit mit der Haut?
Neurodermitis: Verschiedene Namen für eine Erkrankung
Neurodermitis meint eine entzündliche, nicht ansteckende Hautkrankheit, die in der Regel in Schüben auftritt, zwischen denen es symptomfreie Phasen gibt. Sie ist durch rote, schuppende, oftmals quälend juckende und teils nässende Ekzeme gekennzeichnet. Die Ursachen bei Neurodermitis sind noch nicht eindeutig geklärt. Die Wissenschaft geht davon aus, dass es eine genetische Veranlagung für die Überempfindlichkeit der Haut auf normalerweise harmlose Reize aus der Umwelt (Atopie) gibt. Deshalb wird Neurodermitis auch als atopisches Ekzem, atopische Neurodermitis oder atopische Dermatitis bezeichnet. Die Begriffe Ekzem und Dermatitis meinen beide das Gleiche, nämlich eine entzündliche Veränderung der Haut.
Warum „Neurodermitis“?
Im 19. Jahrhundert ging man davon aus, dass Neurodermitis durch eine Entzündung der Nerven verursacht wird. Das erklärt auch den irreführenden Namen Neurodermitis, der sich aus den griechischen Worten „Neuron“ (Nerv) und „Derma“ (Haut) sowie aus der griechischen Wortendung „-itis“ (entzündliche Krankheit) zusammensetzt.
60 bis 80 Prozent der Kinder, bei denen beide Elternteile an Neurodermitis leiden, bekommen selbst die Hauterkrankung.2 Ist kein Elternteil von Neurodermitis betroffen, liegt die Wahrscheinlichkeit, dass ihr Kind daran erkrankt, zwischen 5 und 15 Prozent.2 Neben einer möglichen genetischen Veranlagung spielen eine Störung der Hautbarriere, eine gestörte Immunfunktion sowie das Mikrobiom der Haut (Keimbesiedlung der Haut) bei der Entstehung und Aufrechterhaltung von Neurodermitis eine Rolle.3

Was macht Neurodermitis mit der Haut?
Die menschliche Haut ist natürlicherweise mit Bakterien und Pilzen besiedelt. Bei Menschen mit Neurodermitis ist diese Keim-Kombination der Haut anders zusammengesetzt. In der Folge kann die entzündete Haut ihrer Schutzfunktion gegen Keime und andere Umwelteinflüsse nicht mehr gerecht werden – und wird anfälliger für Infektionen. Hinzu kommt bei Neurodermitiker:innen ein „Barriere-Defekt“ der Haut, der allergische Sensibilisierungen begünstigt.
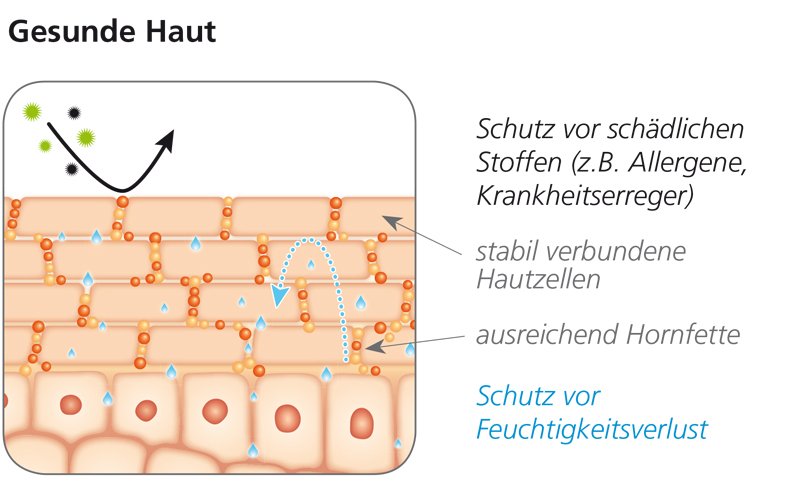

Ein häufiges Problem bei Neurodermitis ist die trockene Haut. Sie wird bei Neurodermitispatient:innen durch einen Mangel an Hautfetten sowie einen „Barriere-Defekt“ der Haut verursacht. Außerdem kann ihre Haut Feuchtigkeit weniger gut speichern. Die Trockenheit führt zu extremem Juckreiz, Brennen und Entzündungen. Die natürliche Reaktion von Betroffenen ist: Sie kratzen sich, was die ohnehin schon gereizte und entzündete Haut zusätzlich reizt. Es kommt zu einem Juckreiz-Kratz-Teufelskreis:
Um den Juckreiz-Kratz-Teufelskreis zu durchbrechen, brauchen Menschen mit Neurodermitis eine konsequente, individuell auf sie abgestimmte Basistherapie.


Basistherapie für individuelle Bedürfnisse
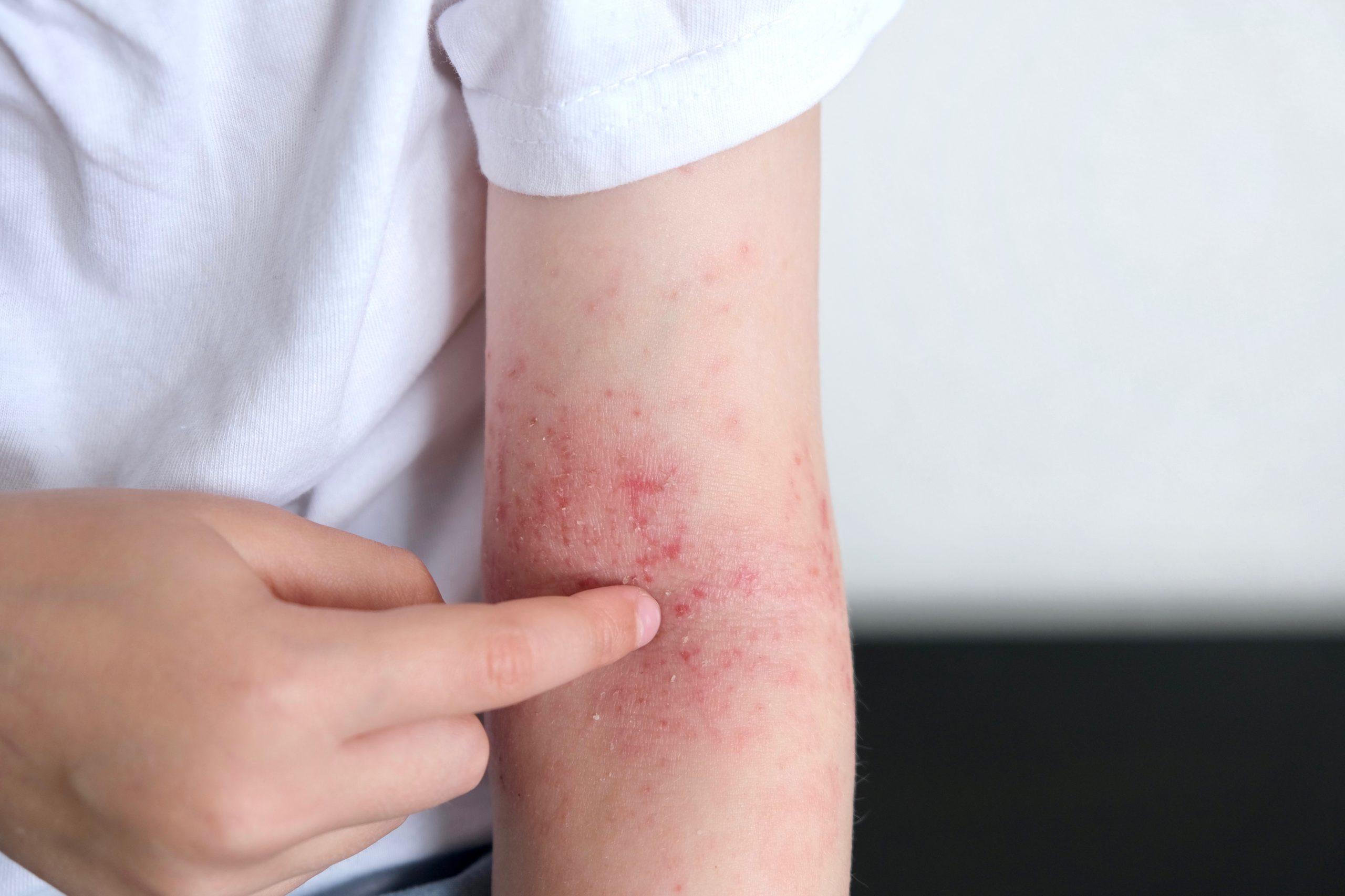
Das sind die häufigsten Symptome bei einer Neurodermitis
Typische Anzeichen einer Neurodermitis sind:4
- stark juckende Haut
- entzündete, gerötete Hautveränderungen (Ekzeme)
- sehr trockene, raue, schuppige, manchmal auch nässende Haut
- Hauteinrisse (Rhagaden)
- Hautvergröberungen und -verdickungen (Lichenifikation)
Das sind die häufigsten Symptome bei einer Neurodermitis
Typische Anzeichen einer Neurodermitis sind:4
- stark juckende Haut
- entzündete, gerötete Hautveränderungen (Ekzeme)
- sehr trockene, raue, schuppige, manchmal auch nässende Haut
- Hauteinrisse (Rhagaden)
- Hautvergröberungen und -verdickungen (Lichenifikation)

Warum wird Neurodermitis abends und nachts schlimmer?
Wie viele andere Menschen auch, sind Betroffene während des Tages meist so beschäftigt, dass sie den Juckreiz weniger wahrnehmen als am Abend, wenn sie weniger abgelenkt sind. Außerdem steigt in der Nacht die Hauttemperatur leicht an, was die Empfindlichkeit erhöhen kann. Zudem verliert die Haut nachts mehr Feuchtigkeit, was sie trockener und anfälliger für Juckreiz macht. Schließlich kann Reibung durch Bettwäsche die Haut zusätzlich reizen.
Was löst einen Neurodermitis-Schub aus?
Psychische Faktoren können zu einer vermehrten Freisetzung von entzündungsauslösenden Botenstoffen und zur Verstärkung des Juck-Kratz-Kreislaufs führen.
Reizstoffe wie Reinigungsmittel, austrocknende Seifen und mitunter auch Duftstoffe und kratzende Textilfasern können Entzündungen verstärken und Juckreiz hervorrufen.
Schadstoffe wie zum Beispiel Tabakrauch können zu Hautschädigungen und Entzündungsreaktionen führen.
Infekte wie starke Erkältungen oder eine Grippe sowie weitere Infektionen zählen zu häufigen Auslösern von Neurodermitis-Schüben.
Allergene wie Hausstaubmilben, Tierhaare, Pflanzenpollen oder Schimmelpilze können bei Neurodermitiker:innen, die unter einer allergischen Form leiden, zu einer Verschlimmerung führen.
Hormone wie beispielsweise Umstellungen in der Schwangerschaft können sowohl eine Besserung als auch eine Verschlechterung der Neurodermitis herbeiführen.
Klima- und weitere Faktoren wie Hitze, Kälte und/oder Trockenheit können das Auftreten von Neurodermitis-Schüben verstärken.
Verlauf: Was bedeutet es, dass Neurodermitis in Schüben auftritt?
Als Neurodermitis–Schub wird eine akute Phase bezeichnet, in der die Symptome deutlich verstärkt auftreten. Neurodermitis ist eine chronisch-entzündliche Hauterkrankung, die in den meisten Fällen nicht konstant mit derselben Intensität verläuft, sondern sich phasenweise verschlechtert und dann wieder verbessert. Das heißt, es gibt Zeiten, in denen die Symptome kaum oder gar nicht vorhanden sind (Remission), und Zeiten, in denen sie plötzlich stark aufflammen (Schübe).
Während eines Schubs können Betroffene Symptome wie starken Juckreiz, Rötungen, Schwellungen, Nässen und Schuppung der Haut erleben. Diese Symptome treten oft an bestimmten Körperstellen wie den Ellenbogen, Kniekehlen, Handgelenken, am Hals und im Gesicht auf.
Wie lange dauert ein Neurodermitis-Schub?

Die Dauer eines akuten Schubs kann stark variieren und hängt von mehreren Faktoren ab, darunter von der Schwere der Erkrankung, individuellen Auslösern und der Wirksamkeit der Behandlung. Im Allgemeinen kann ein Schub von einigen Tagen über mehrere Wochen oder länger andauern.
FAQs: zum Thema Neurodermitis
Neurodermitis ist eine entzündliche Hautkrankheit. Ihre Symptome treten vorwiegend in sogenannten Schüben auf, zwischen denen Betroffene symptomfreie Phasen haben. Die Erkrankung ist auch unter den Namen atopisches Ekzem, atopische Neurodermitis und atopische Dermatitis bekannt.
Atopie ist nicht dasselbe wie Neurodermitis, aber eng damit verbunden. Atopie bezeichnet eine genetisch bedingte Neigung zur Überempfindlichkeit gegenüber harmlosen Substanzen. Neurodermitis, auch als atopisches Ekzem oder atopische Dermatitis bezeichnet, ist eine spezifische Hauterkrankung innerhalb des atopischen Formenkreises.
Ekzem ist ein allgemeiner Begriff für entzündliche Hautveränderungen, die Juckreiz, Rötungen oder Schuppung verursachen. Neurodermitis, auch atopisches Ekzem oder atopische Dermatitis genannt, ist eine spezielle Form des Ekzems, die chronisch ist und meist bei Menschen mit einer atopischen Veranlagung auftritt.
Nein, Neurodermitis ist nicht ansteckend. Es handelt sich um eine nicht ansteckende, chronische Hauterkrankung, die auf genetischen Faktoren und Umwelteinflüssen beruht.
Typische Symptome bei Neurodermitis sind starker Juckreiz, sehr trockene, raue und schuppende Haut, Rötungen, Schwellungen und manchmal nässende Hautstellen.2
Neurodermitis kann sich abends und nachts verschlimmern, weil der Juckreiz (ohne die Ablenkungen tagsüber) stärker wahrgenommen wird, die Hauttemperatur und so die Empfindlichkeit steigt, die Haut mehr Feuchtigkeit verliert und dadurch trockener wird oder Reibung durch Bettwäsche die Haut reizt.
Bei der Entstehung von Neurodermitis spielen meistens eine genetische Veranlagung sowie eine gestörte Immunfunktion, Beeinträchtigungen der Hautbarriere und der Keimbesiedelung (Mikrobiom) der Haut eine Rolle.7,8
Die einzelnen Schübe können beispielsweise durch psychische Faktoren, Reizstoffe, Schadstoffe, Infekte, Allergene, Hormone oder Klimafaktoren ausgelöst werden.9
Neurodermitis verläuft chronisch und oft in Schüben, das heißt mit wechselnden Phasen von Symptomfreiheit und akuten Verschlechterungen.
Ein Neurodermitis–Schub kann sich über einige Tage, mehrere Wochen oder längere Zeit erstrecken. Das hängt von unterschiedlichen Faktoren wie der Schwere der Erkrankung, individuellen Auslösern (Triggern) und der Wirksamkeit der Behandlung ab.
Was tun gegen Neurodermitis?
Je nach Stadium und Schweregrad der Erkrankung kommen bei Neurodermitis verschiedene Möglichkeiten der Behandlung infrage. Hier gibt’s den Überblick!
- Zur Behandlung
Creme, Salbe oder Lotion?
Was gegen die typischen Neurodermitis-Symptome wie Juckreiz und trockene Haut hilft, ist abhängig vom Erscheinungsbild der Haut. Informiere dich hier!
- Zur Basistherapie
Innerliche Therapien bei Neurodermitis
Liegen mittelschwer bis schwer ausgeprägte, andauernde Ekzeme vor, kann eine systemische Therapie angezeigt sein, zum Beispiel mit Biologika.
- Zur Systemtherapie

